Das Krankenhaus der Zukunft hat nicht nur die Digitalisierung im Blick
Das Krankenhaus der Zukunft wird zu Recht meist im digitalen Kontext gesehen. Durch digitale und drahtlose Technologien wird das Krankenhaus in seinen Abläufen und Leistungen in Aufgaben unterstützt, entlastet und automatisiert, bei denen heute noch erheblicher Personaleinsatz erforderlich ist. Konsens herrscht weitestgehend auch darüber, dass die Digitalisierung viele Aufgaben im Krankenhaus stark vereinfachen wird. Aktuelle Nöte wie Case Management, Personalengpässe, Versorgungsqualität, Versorgungseffizienz, Pflegepersonal-Stärkungsgesetz und Pflegepersonaluntergrenzen-Verordnung kann Digitalisierung somit mittelfristig zu lösen helfen. Doch Krankenhausmanagement und Führungskräfte könnten für die Zukunfts- und Wettbewerbsfähigkeit der eigenen Einrichtung viel bewirken und digitale Technik auch als wesentliches Erlösmodell nutzen, wenn sie in diesem Zusammenhang auch andere Themen im Blick haben und angehen …
Im Rahmen des Krankenhauses der Zukunft ist Digitalisierung von Krankenhäusern unter den derzeitigen Umständen für Führungskräfte und Belegschaft gleichermaßen eine hehre Aufgabe und ein anspruchsvolles Ziel zugleich – aber auch ohne Alternative. Dabei ist es ratsam, den „Digitalisierungs- und Automatisierungsblick“ nicht allein technologisch und zu eng zu fassen. Denn es geht nicht nur darum, bestehende eigene Leistungen auf neue Technologien zu übertragen.
Ist das Gesundheitssystem im Umbruch, sollte es das Krankenhaus der Zukunft auch sein
Auch wenn das Gesundheitssystem weitestgehend ein geschützter und regulierter Bereich ist, werden unterschiedliche und komplex wirkende Umfeldbedingungen mit deren Einflüssen (Abb. 1) zu einem radikalen Umbruch führen, den Krankenhäuser durchaus für sich nutzen können. Das Krankenhaus der Zukunft kann hierfür heute Tatsachen schaffen und sich auf die Wirklichkeit unter vielfältigen Einflüssen mit einer Zukunftsstrategie und deren Umsetzung vorbereiten. Insbesondere nachfolgende Veränderungen beeinflussen das Gesundheitssystem nachhaltig.
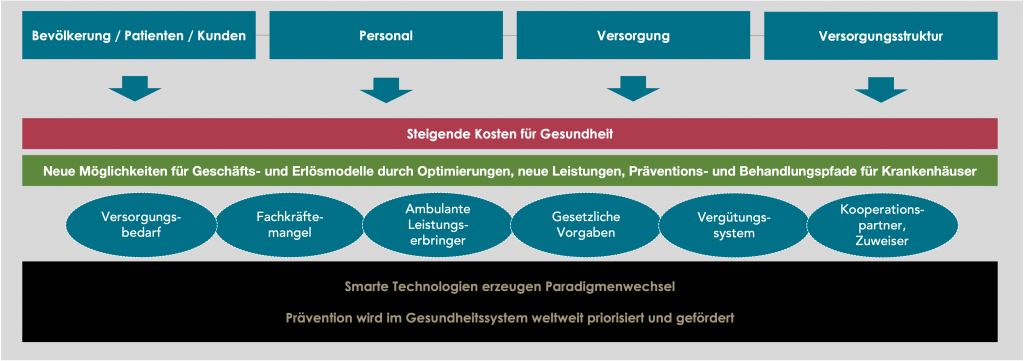
Einflüsse durch Bevölkerung:
- Die Lebenserwartung steigt
- Chronische Krankheiten nehmen zu
- Steigende Selbstbestimmung von Kundinnen und Kunden z. B. bei Behandlungsart, Behandlungsort, Auswahl der Institutionen
- Digitalisierung im Privatbereich wird weiter steigen – und erzeugt Akzeptanz und Anwendungsbereitschaft für health@home
Einflüsse durch Personal:
- Abwerbebemühungen unter Einrichtungen und durch andere Branchen steigen weiter an
- Geringere Akzeptanz von klassischen Hierarchiestrukturen und Arbeitsweisen
- Wunsch nach Selbstwirksamkeit, Weiterentwicklung und Perspektiven gewinnt an Bedeutung
- Grundsätzliche Erwartungen an Vereinbarkeit von Beruf und Privatleben
- Neue Formen der Zusammenarbeit werden erwartet – und entstehen
- Neue Gesundheitsberufe entstehen
Einflüsse in der Versorgung:
- Ambulantisierung nimmt weiter zu
- Beste verfügbare Evidenz definiert zukünftig standardisierte Leistungen
- Paradigmenwechsel zu weltweitem Fokus auf Prävention
- Kurze Innovationszyklen für effektivere Prävention und Therapien
- Medizinisch-technischer Fortschritt revolutioniert Versorgung
- Zunehmend leistungs- und qualitätsorientierte Vergütung
Einflüsse in der Versorgungsstruktur
- Veränderungsdruck von fragmentierter Versorgung zu integrierter Versorgung
- Neue Versorgungsstrukturen und Behandlungspfade durch Technologie
- Zunehmende Privatisierung, Verbundbildung, Kooperationen
- Stärkere Leistungssteuerung und Zentrenbildung
- Einstieg neuer Player aus dem Technologiebereich
Die Einflüsse und Veränderungen sind derart zahlreich, dass das Management der Krankenhäuser die damit entstehenden Chancen für seine Häuser nutzen und die Zukunft gestalten kann. Die fachliche, strukturelle und kundenbasierte Basis ist in den Krankenhäusern als eindeutiger Wettbewerbsvorteil vorhanden.
Das Krankenhaus der Zukunft einleiten
Für Krankenhäuser wären zunächst eine Zukunftsstrategie mit der Überarbeitung von Positionierung, Versorgungsleistungen, Versorgungspfaden, Erlösmodellen und ein neues Zielbild erforderlich, um daraus eine pointierte Umsetzung an Digitalisierungsmaßnahmen in definierten Ausbau- und Sicherheitsstufen ableiten zu können. Und wenn Krankenhausmanagement und Führungskräfte innerhalb der strategischen Planung, neben der technologischen Entwicklung, auch eine Patienten- und Kundenzentrierung andenken, können sie sich durch eine Auswahl an Fragen dem eigenen Status annähern:
- Akzeptieren und wollen wir, allen voran unsere Ärzteschaft, den empowerten, selbstbestimmten Patienten eigentlich?
- Werden Patienten auch zukünftig bei uns in die Rolle versetzt: Wer krank ist, ordnet sich dem System unter?
- Sehen wir die Zukunft, dass die Bevölkerung durch tragbare, smarte Geräte eigentlich rund um die Uhr die Möglichkeit hat, bei unserer Ärzteschaft und unseren Fachexperten zu sein?
- Erahnen wir, dass das Krankenhaus durch neue Präventiv-, Diagnostik- und Therapiepfade mit digitalen Leistungen bald eine andere Bezeichnung und Positionierung benötigen könnte?
Entscheidend bei allen Optimierungs- und Veränderungsplanungen für Krankenhäuser ist, dass das gesamte Gesundheitssystem im Umbruch ist, und damit auch die gesamte Versorgungsstruktur, deren Aufgaben, Leistungen, Erlöse, Finanzierung und die Einstellung zu Stakeholdern wie Personal, Patienten, Zuweisern, Kooperationspartnern und Lieferanten. Dies bedeutet auch, dass es sich um strategische Entscheidungen und Veränderungsmaßnahmen für Krankenhäuser handelt, bei denen jede IT-Abteilung in den Prozess der neuen Strategie eingebunden werden sollte, aber nicht Initiator und Project Owner dieser neuen strategischen Ausrichtung sein kann.

Kostenloses Whitepaper
Herausforderungen im Healthcare Vertrieb
- Die größten Herausforderungen im Healthcare Vertrieb 2024
- Die heißesten Healthcare-Marketing-Trends
- Was sich Vertriebsexperten wünschen
Vorbereitung auf das Krankenhaus der Zukunft: Der zweite Gesundheitsmarkt boomt
Wie können Krankenhäuser die wachsenden Einflüsse und Entwicklungen für sich nutzen?
Zunächst bestehen einige Optionen, um die Wirtschaftlichkeit der Krankenhäuser zu verbessern. Über gezieltes Krankenhausmanagement sind höhere Effizienzsteigerungen kurz- und mittelfristig erreichbar. Hier hat die Einrichtungslandschaft noch Potenziale, die auf der Ergebnisseite starke Verbesserungen nach sich ziehen können.
In erster Linie seien hier eine sektorenübergreifende Versorgung mit einer effizienteren Zuweisung der Leistungsangebote, die Erhöhung ambulanter Leistungen und eine Zentralisierung und Fokussierung der stationären und ambulanten Angebote auf der Leistungsseite genannt. Zu erreichende Effekte wären hier hauptsächlich in der Optimierung der Erlösseite sowie der Optimierung vorzuhaltender Fixkosten zu sehen.
Um sich neuen Ausrichtungen anzunähern, die für Krankenhäuser elementar sein werden, sind prognostizierte Entwicklungen von großer Bedeutung:
- Pflegepersonal ist knapp und ein steigender Wettbewerb um Pflegekräfte hat eingesetzt. In diesem Zusammenhang hat die Fluktuation beim Pflegepersonal im Gesundheitsbereich überdurchschnittlich zugenommen. Mit dem knappen Personal wird hingegen die Anzahl pflegebedürftiger Personen durch eine höhere Lebenserwartung und die Zunahme chronischer Erkrankungen steigen.
- Auch im Arztbereich haben sich Entwicklungen etabliert, die für Einrichtungen entsprechende Auswirkungen haben: Gingen im Jahr 2009 noch 8 % der Ärzte einer Teilzeittätigkeit nach, waren es im Jahr 2020 über 350 % mehr (38 %). Auch die Anzahl angestellter Ärzte im ambulanten Bereich stieg kräftig: von 6 % in 2008 auf 24 % in 2020.1
- Die stationären Fallzahlen werden 2030 rund 6 % unter dem Niveau von 2019 eingeschätzt. Des Weiteren nimmt die Verweildauer weiter ab.2 Das Niveau der stationären Auslastung kann noch weiter absinken, wenn Kostenreduktionsprogramme, Ambulantisierung sowie digitale Präventions-, Diagnostik- und Monitoringprogramme außerhalb der Einrichtungen ein höheres Ausmaß als bisher erwartet angenommen.
- Unter obigen Bedingungen und mit steigenden Löhnen würde der Anteil an Krankenhäusern mit einem Jahresverlust in 2030 auf 34 % der Einrichtungen ansteigen.3 Bleibt das Leistungsniveau nach der Pandemie tendenziell jedoch weiter niedrig, droht ein negativeres Szenario.4
- Gleichzeitig wird der Fokus von Bundesregierung und Kostenträgern aller Voraussicht nach zwei Schwerpunkte einnehmen: Qualität und Effizienz der Leistungserbringung und digitale Gesundheitsprävention und Diagnostik. Der stark wachsende Electronic-Health-Bereich (eHealth) und Mobile-Health-Bereich (mHealth) werden deshalb auch der zweite Gesundheitsmarkt genannt. Die zunehmende Akzeptanz und hohe Attraktivität dieser Anwendungen in der Bevölkerung werden unter diesen Vorzeichen aller Voraussicht nach ab 2025 eine noch stärkere Dynamik mit entsprechendem Umsetzungsdruck von Kostenträgern und Leistungsempfängern auslösen.
Die Vorteile des zweiten Gesundheitsmarktes für Krankenhäuser liegen auf der Hand und sind auch unter medizinisch-ethischen Gesichtspunkten ein Zugewinn für alle Beteiligten: Autonomes Handeln von Patientinnen und Patienten wird gestärkt und Schadensvermeidung ins Zentrum der Aktivitäten von Krankenhäusern gestellt. Die Fürsorge begrenzt sich im Handeln nicht auf Krankheitsfälle, denn sie wird um gesundheitliches Wohlergehen und Krankheitsvermeidung ergänzt. Niedrigschwellige und im Vergleich zu Krankheitsfällen und Krankheitsfolgen preislich attraktive Angebote führen zu mehr Chancengleichheit und Gerechtigkeit.
Das Krankenhaus der Zukunft möchte Kranke so selten wie möglich sehen
Eine strategische Plattform und Orientierung für alle Beschäftigten des Krankenhauses sollte ein neues Zielbild der Einrichtung sein, das, wie die Digitalisierung auch, einen Aufbruch in neue Dimensionen, Ziele und Ergebnisse des Handelns in der Zukunft beschreibt. Für diesen Prozess haben wir mit unseren Kunden eine innovative Vorgehensweise entwickelt, die Erfolgsbilder weitaus näher und umsetzungsreifer an die Beschäftigten heranführt und dafür motiviert als klassische Visionen.
Um das Krankenhaus der Zukunft zu gestalten, ist es von Bedeutung, wichtige Kriterien für die eigene Einrichtung zu berücksichtigen, zu bewerten und weiterzuentwickeln:
- Koordination und Positionierung von Versorgungslösungen: regionale Aspekte, eigene Stärken, Zusammenschlüsse und/oder Kooperationen
- Patientenzentrierte und integrierte Versorgung mit telemedizinischer Anbindung: sektorenübergreifende Versorgungsplanung, Abbildung digitaler Leistungen
- Attraktivität für Personal: moderne Führung, höhere Teilzeitquoten, Planbarkeit und Zuverlässigkeit der Dienstpläne, Verantwortung und Tätigkeiten, Entlastung durch Technologie, Vergütungssystem
- Kernindikationen für digitale Prävention und Diagnostik für den zweiten Gesundheitsmarkt: Stärken, Know-how, Studien, Präventions- und Therapieleitfäden, Potenzial national/international
- Erlösmodelle mit Regularien und Vorgaben (erster Gesundheitsmarkt), Erlösmodelle ohne Regularien und Vorgaben (zweiter Gesundheitsmarkt)
- Strategischer Grundsatz: digitale Prävention und Versorgung vor ambulanter Versorgung vor stationärer Versorgung
- Modifizierte Interpretation der vier Prinzipien ethischen Handelns in der Medizin bzgl. im ersten und zweiten Gesundheitsmarkt
- Geschäftsmodelle für ersten und zweiten Gesundheitsmarkt
Die Vorteile dieser neuen strategischen Ausrichtung sind vielfältig und greifen einer Entwicklung vor, die Krankenhäuser bei Inaktivität in eine außerordentlich defensive Situation oder Insolvenz bringen könnte. Die technologischen Entwicklungen sowie die Verschiebung in präventive Prioritäten werden auch ohne die Einrichtungen Einzug ins Gesundheitssystem halten. Dafür sind die enorm positiven volkswirtschaftlichen Auswirkungen und Vorteile eines solchen Paradigmenwechsels zu hoch.5
Einen großen Vorteil, den deutsche Einrichtungen gegenüber Technologieunternehmen nutzen können, ist der hohe Vertrauensvorschuss in der Bevölkerung für Krankenhäuser und Kliniken sowie Bestrebungen der Politik, nationale Innovationen im Gesundheitsbereich zu unterstützen und ausländische Abhängigkeiten im sensiblen Datenbereich zukünftig abzubauen oder zu umgehen.
Operativ gesehen machen sich Krankenhäuser mit dieser Strategie unabhängiger von personellen und infrastrukturbezogenen Engpässen hinsichtlich finanzieller und personenbezogener Ressourcen. In Anspruch genommene und optimierte Leistungen werden nicht mehr nur durch Kostenträger bezahlt, sondern zu einem immer größeren Anteil auch von Kunden und Kundinnen selbst, da digitale Leistungen im Präventions-, Monitoring- und Diagnostikbereich skalierbar sind. Damit eröffnen sich deutschen Krankenhäusern nicht nur nationale, sondern auch internationale Märkte unter Zunahme internationaler Reputation, die den Medizintourismus im stationären und ambulanten Bereich – und damit die Auslastung – verstärken kann.
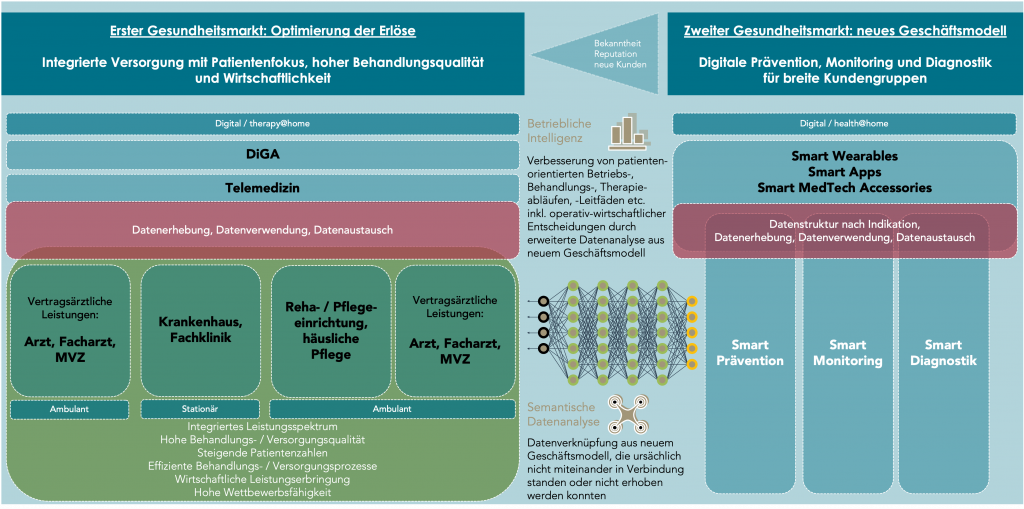
Der zweite Gesundheitsmarkt ist unabhängig vom Krankenhaus und der Infrastruktur entwickelbar. Aus mehreren Gründen bietet sich für das neue Geschäftsmodell eine Parallelorganisation an, die Daten und Wissensstände zu Patientenpfaden, Therapiepfaden sowie Zusammenhänge von Variablen wie Ernährung, Bewegung, Verhalten, Messwerte, Gemütszustände etc. mit dem Krankenhaus anonym austauscht und analysiert. Auf diese Weise entstehen intelligente Langzeitbetrachtungen, die zu optimierten oder innovativen Versorgungen und Leitfäden für das Krankenhaus führen können. Darüber kann eine marktführende Position auf fachlicher und wirtschaftlicher Ebene erreicht werden.
Große Chancen für Fachkliniken und kleinere Krankenhäuser
Für Spezial- bzw. Fachkliniken scheint das neue Geschäftsmodell durch weniger aufwendige Entwicklungsarbeit und Umsetzungsintensität schneller erreichbar zu sein als für größere Einrichtungen. Die Spezialisierung bringt eine gewisse Umsetzungsqualität, Fallzahlen, Daten und Erfahrung, spezialisierte Behandlungsteams samt Infrastruktur sowie ausgewiesene Patienten-, Therapiepfade, Informationen und Ergebnistransparenz mit sich. Darüber hinaus haben Kliniken weniger sensible Fragestellungen in der Hinsicht, welches „Flaggschiff“ inkl. Abteilung und Chefärzteschaft an Bedeutung und Aufmerksamkeit gewinnen wird.
Aber auch kleinere Krankenhäuser können Vorteile für sich nutzen, da sie eine wesentlich geringere Fragmentierung und Subspezialisierung der Leistungen aufweisen als größere Einrichtungen. Durch eine geringere Komplexität und die Möglichkeit höherer Umsetzungsgeschwindigkeiten lassen sich notwendige Maßnahmen oftmals einfacher und nachhaltiger verwirklichen.
Fachkliniken und kleinere Krankenhäuser können also mit Digitalisierungsmaßnahmen und dem zweiten Gesundheitsmarkt nicht nur gravierende Vorteile ausspielen. Sie können sich mit dieser Strategie auch zu größeren und ertragsstarken Playern entwickeln, da sie mit der Digitalisierung ihre Leistungen wesentlich ressourcen- und infrastrukturunabhängiger skalieren können.
EXPERTE
DR. MATHIAS EHRHARDT – GESCHÄFTSFÜHRER

Experteninterview – SEO in Pharma
SEO in Pharma also wichtiger Bestandteil von Content Marketing | Experten Interview mit Niko Gabrielides | Veröffentlicht in Pharma Relations 📈

Experteninterview – Social Listening in Pharma
Welche Rolle spielt Social Listening für Pharmaunternehmen | Experten Interview mit Niko Gabrielides von BrainersHub 🚀

Die Vorteile von Omnichannel Pharma Marketing
Erfahren Sie, welche Vorteile Ihnen Omnichannel Pharma Marketing bietet und wir Ihr Unternehmen von diesen Vorteilen profitieren kann:
✔️ Kundenzentrierung ✔️ Informationssilos aufweichen ✔️ Cross-funktionale Zusammenarbeit
Quellen:
- Augurtzky et al. (2021): Krankenhaus Rating Report 2021. medhochzwei Verlag Heidelberg
- ebenda
- ebenda
- RWI Leibnitz Institut für Wirtschaftsforschung, TU Berlin (2021): Analysen zum Leistungsgeschehen der Krankenhäuser und zur Ausgleichspauschale in der Corona-Krise
- McKinsey Global Institute (July 2020): Prioritizing Health. A prescription for prosperity
